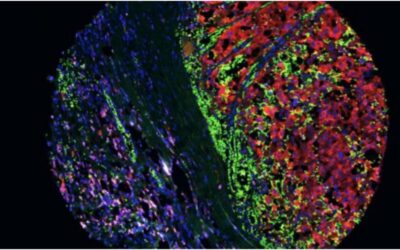
El hipocampo es una de las zonas más afectadas en trastornos neurodegenerativos como en la enfermedad de Alzheimer, alterando procesos cognitivos de memoria o aprendizaje. Además, esta estructura es escenario de uno de los fenómenos más singulares del cerebro adulto de los mamíferos, como es la generación de nuevas neuronas a lo largo de la vida o neurogénesis hipocampal adulta (NHA). En el cerebro humano la evidencia directa de este proceso ha sido un tema controvertido a lo largo de la historia, pues con las técnicas utilizadas era difícil obtener datos de la incorporación de nuevas neuronas al circuito hipocampal.
En el Centro de Biología Molecular Severo Ochoa (CBM-CSIC-UAM), el grupo de investigación liderado por la Dra. María Llorens-Martín ha demostrado la existencia del proceso de NHA en el cerebro humano adulto, centrándose en los mecanismos que controlan la maduración y la integración sináptica de las células recién generadas en los seres humanos, para determinar el potencial terapéutico en enfermedades neurodegenerativas y psiquiátricas. Como resultado de su trabajo y dedicación, ha recibido numerosos premios de gran prestigio, entre los que se encuentran el Premio Nacional de Investigación para Jóvenes Gabriela Morreale en Medicina y Ciencias de la Salud o el reciente Boehringer Ingelheim FENS Research Award 2024, que conceden el grupo Boehringer Ingelheim y la Federación de Sociedades Europeas de Neurociencia (FENS) a investigadores destacados por sus contribuciones en el campo de las neurociencias.
En 1998, un trabajo en Nature Medicine mostró por primera vez una neurogénesis adulta en el giro dentado del hipocampo humano, desde entonces ha sido mucho el interés suscitado, ¿por qué?
El dogma existente era que nacemos con una cantidad de neuronas fijas y esas neuronas se van muriendo. Sin embargo, el hecho de que nazcan nuevas neuronas, aunque sea en regiones muy restringidas del cerebro, abre la puerta a las terapias regenerativas para potenciar ese nacimiento de células e intentar aprovechar el conocimiento que obtengamos de ese nicho donde nacen neuronas para aplicarlo a otras regiones donde puede haber muerte neuronal.
Sin embargo, con ello también surgieron las dudas, en 2018 se publicó un artículo en Nature que decía que no había neurogénesis adulta en seres humanos y un año después, en 2019, publicasteis en Nature Medicine un artículo en el que demostráis lo contrario. A raíz de ello, ha habido una controversia entre las ideas más tradicionales con vuestro trabajo más revolucionario, ¿Por qué?
La controversia surgió con el trabajo de 2018, ya que nosotros reforzamos el descubrimiento de Eriksson de 1998. Algunos autores han sugerido la existencia de razones técnicas por las cuales los autores que publicaron en el 2018 podrían no estar siendo capaces de ver esas neuronas que estaban ahí. De hecho, nosotros vimos que la manera en la que se procesan los cerebros humanos en la mayor parte de los bancos de cerebros es incompatible con la observación de neuronas inmaduras, stem cells o células madre, u otros componentes del proceso de neurogénesis. Lo que hicimos fue buscar la manera más rigurosa que encontramos para demostrar que era precisamente ese procesamiento, esas razones técnicas, las que impedían la visualización de las neuronas. Fuimos conscientes de la importancia de los descubrimientos que estábamos haciendo y que después han sido reforzados por otros muchos autores con estudios no solo de inmunohistoquímica, sino con otras técnicas como single cell RNAseq con las que se ha continuado reconstruyendo toda la trayectoria de la neurogénesis.
¿Cómo lo confirmasteis?
Obtuvimos el hipocampo completo del cerebro de varios sujetos y lo dividimos en fragmentos. De un mismo sujeto, cada fragmento lo fijamos un tiempo diferente y lo que vimos es que a medida que aumentábamos el tiempo de fijación dejábamos de ver esas neuronas. Así, con poco tiempo de fijación en el cerebro de una misma persona observábamos que las neuronas estaban ahí, mientras que en esa misma persona cuando fijábamos más tiempo las neuronas aparentemente no estaban. Esto quería decir que estábamos dejando de verlas, no que no existieran, las neuronas están ahí, pero dependiendo de lo que hagamos con el tejido podemos no estar viéndolas.
¿Esto sucede en todas las partes del cerebro? ¿Qué implicaciones tiene?
A día de hoy no podemos decir que esto no ocurra en otras partes del cerebro. Probablemente no ocurra en todo el cerebro ya que crecería y no cabría dentro del cráneo, aunque quizá haya otras regiones donde se produzca neurogénesis. Realmente no lo sabemos, lo que podemos decir es que en el hipocampo sí ocurre. Cuando podamos ser capaces de decir que este fenómeno se produce en otras regiones deberemos estar muy seguros, tener un número alto de muestras y hacer estudios más sistemáticos. En cuanto a las implicaciones, como no sabemos dónde ocurre y dónde no, no podemos contestarlo todavía. Probablemente en aquellas regiones donde ocurra estén sujetas a un tipo adicional de plasticidad a los mecanismos tradicionales que conocemos, tanto plasticidad estructural como plasticidad sináptica, y esto puede ser un fenómeno de metaplasticidad, ya que en esas regiones el circuito se está remodelando a una escala superior comparado con otras regiones.
Habéis estudiado este proceso de neurogénesis hipocampal tanto en sujetos sanos como en sujetos con diferentes enfermedades neurodegenerativas (Alzhéimer, ELA, enfermedad de Huntington, Párkinson, demencia con cuerpos de Lewy y demencia frontotemporal) y habéis observado que se encuentra gravemente dañado en estos pacientes, ¿es un mecanismo común en las enfermedades neurodegenerativas o cada una tiene su particularidad?
Hemos visto que hay poblaciones celulares dentro de ese conjunto de células, desde stem cells a células maduras, aunque hay algunas etapas que son más vulnerables a algunas patologías que otras. Como característica común, encontramos que la etapa de neurona inmadura, en la cual la neurona está diferenciándose y está adquiriendo su morfología y su conectividad, está alterada hasta ahora en todas las enfermedades que hemos estudiado. Vemos cómo las neuronas se bloquean en un estado madurativo, como si no pudieran progresar y transformarse a una neurona madura diferenciada completamente sana. Otra característica común es una alteración en la homeostasis del nicho neurogénico, tanto astrocitos y vasos sanguíneos que están originando la estructura en la cual crecen estas neuronas, y vemos que siempre están alterados. Sin embargo, hay enfermedades neurodegenerativas en las que las stem cells están dañadas, o bien que hay menos o que proliferan menos, o que por el contrario hay más o proliferan más. Pensamos que esto puede conducir a un agotamiento de su capacidad neurogénica o que la proliferación cambia en unas patologías y en otras no.
¿Qué sucede en el envejecimiento?
Hemos encontrado que en el envejecimiento hay una disminución en el número de neuronas inmaduras. Otros autores han visto que hay una disminución de stem cells, aunque nosotros en nuestra cohorte de sujetos no lo hemos observado. Además, hemos observado, con respecto del nicho, que, aunque no hay un cambio en el número total de células, la microglia pierde su funcionalidad, deja de presentar las estructuras caracteristicas de sus funciones fagociticas, aunque no sabemos si fagocita menos, pero estructuralmente parece que tuvieran menos capacidad fagocitica.
En algunas entrevistas has mencionado que el proceso de neurogénesis adulta continúa en el cerebro humano, al menos hasta la novena década de vida, pero ¿podría haber factores a parte de los patológicos que afectasen a este proceso, como el estilo de vida o el sexo de un individuo?
Absolutamente, de hecho, son dos factores que estamos investigando actualmente en personas neurológicamente sanas y que esperamos publicar dentro de poco.
Entonces, ¿se podría estimular este proceso de neurogénesis?
Realmente en humanos no lo sabemos. En animales sabemos que se puede estimular con un enriquecimiento ambiental o social, con ejercicio físico, sometiéndolos a un proceso de aprendizaje o con fármacos como la fluoxetina. Sin embargo, sabemos que el estrés, el sedentarismo o el aislamiento la reducen. Lo que no sabemos todavía es si en humanos esa regulación es igual.
Al trabajar con cerebros humanos que proceden del Banco de Tejidos de la Fundación CIEN y son producto de donaciones ¿Esto cambia tu forma de trabajar?
El hecho de ser consciente de que el material con el que trabajamos proviene de una persona que ha fallecido y ha decidido donar su cerebro, o que cuya familia en un momento de dolor ha decidido generosamente donar su cerebro, creo que a todos los que trabajamos con esas muestras nos hace trabajar con mucho respeto y con un sentimiento de profunda responsabilidad. Sin la posibilidad de tener acceso a ese material no sabríamos cómo funciona el cerebro humano y el sentimiento que tenemos es de total respeto y agradecimiento a nuestros donantes. Es muy importante dar a conocer a la sociedad lo que hacemos y por qué es importante. A veces nos llaman para dar una charla y contar en qué se traduce nuestra investigación y cuando estás en contacto con las familias y asociaciones, la acogida es muy grande porque después de ese acto de generosidad no saben en qué se puede llegar a traducir. Hay personas que no saben que se puede donar el cerebro una vez se fallece, pero sabemos que donar riñones o el corazón u otros órganos puede salvar vidas. Para ello, es muy importante la concienciación, que se hace muy bien desde los bancos de cerebro.
Entender cómo se produce este proceso de neurogénesis adulto, ¿Qué implicaciones y aplicaciones tienen los resultados de tu trabajo?
Por un lado, la aplicación más inmediata es que si esas neuronas se están muriendo, podemos intentar tratar de potenciar o mejorar su supervivencia. Sin embargo, el conocimiento que obtengamos de cómo se regula ese proceso nos va a permitir conocer el por qué se produce en esa región y no en otras. Si el nacimiento de neuronas puede ser útil en otras regiones del cerebro con ese conocimiento obtenido a partir del hipocampo podremos favorecer o permitir que en un momento puntual nazcan una serie de neuronas que están muriendo por causas de otra enfermedad neurodegenerativa.
¿Y de aquí a 10 años?
A mí me gusta ser siempre muy prudente. Si pienso en 10 años atrás, desde el 2014 hasta aquí hemos avanzado mucho. Pero las aplicaciones cuando se trata de seres humanos tienen que ser lentas, porque hacer crecer neuronas en el cerebro humano puede tener consecuencias como la generación de un tumor. Prefiero ser pesimista y lo importante es ir con pequeños pasos pero seguros.
¿Por qué decidiste entrar en este campo de la investigación?
Desde pequeña sabía que quería ser bióloga, me encantaba la etología y el comportamiento de los pájaros. Sin embargo, por circunstancias personales, cuando mi abuelo falleció de Parkinson, para mí fue tan duro que decidí que, si mi vida podía ser útil para algo, iba a ser para intentar mejorar la vida de las personas que padecen estas enfermedades y la de sus familias.
¿Qué consejos le darías a un joven investigador?
Le diría que, si ésta es su pasión, no se deje desanimar. Desde mi punto de vista, es el trabajo más bonito que hay. Es verdad que es duro y sacrificado, pero realmente ese sentimiento de utilidad y de libertad de pensamiento que nos ofrece este trabajo de la investigación creo que son algo único. Es muy fácil desviarse del camino porque hay otros caminos quizá más fáciles y si esto no te gusta o te apasiona es lo mejor que puedes hacer, pero si de verdad sientes que vales para esto y que es lo que quieres hacer no te dejes desanimar por ningún obstáculo.